СТОРІНКА МЕДИЧНОЇ СЕСТРИ

Профілактика кору
Кір – гостре інфекційне захворювання, збудником якого є вірус кору, що передається повітряно-крапельним шляхом. Кір характеризується лихоманкою, синдромом інтоксикації, прояв якого наростає з часом, вираженим катаральним синдромом, ураженням слизових оболонок ротової порожнини, очей, наявністю плямисто-папульозного висипу, що переходить у пігментацію. Кір може вразити людину будь-якого віку.
Збудником кору є РНК-вмісний вірус, що належить до роду морбілівірусів, родини параміксовірусів. Вірус кору швидко втрачає патогенні властивості у зовнішньому середовищі, він чутливий до ультрафіолетового опромінювання, сонячного світла, висушування. Поза організмом людини вірус може проіснувати впродовж двох годин.
Джерелом інфекції є хвора на кір людина, навіть з атиповими формами захворювання.
Типова форма кору характеризується циклічністю перебігу захворювання та має чотири періоди: інкубаційний (прихований); катаральний (продромальний); період висипу; період пігментації.
Інкубаційний період кору триває 9-17 днів. Перебіг періоду – безсимптомний.
Катаральний період триває 4-5 діб. Його симптомами є: раптове підвищення температури тіла до 38,5-39 °С; головний біль, відмова від їжі, поганий сон, а також сухий ненав’язливий кашель, нежить, почервоніння повік.
На другий-третій день катарального періоду кашель посилюється, з’являються запалення зовнішньої білкової оболонки ока (склерит), світлобоязнь; на слизових оболонках щік, губ і ясен з’являються сірувато-білі плями, оточені червоним вінчиком.
Період висипу триває 3-4 дні. Характерними ознаками цього періоду є поява плямисто-папульозного висипу та підвищення температури до 40 °С.
Період пігментації триває 7-14 днів. Ознакою цього періоду є швидке потемніння висипу, що перетворюється на пігментні плями. Пігментація тримається впродовж десяти днів.
Планову активну імунізацію проти кору визначено наказом Міністерства охорони здоров’я України «Про порядок проведення профілактичних щеплень в Україні та контроль якості й обігу медичних імунобіологічних препаратів» від 16.09.2011 № 595, згідно з яким профілактику кору проводять у віці дванадцяти місяців живою вакциною, яка містить атенуйований (штучно послаблений) вірус кору. Вдруге прищеплюють дитину у віці шести років.
Хворих на кір слід ізолювати до п’яти діб від появи висипу, а якщо хвороба супроводжується ускладненнями – на строк до десяти днів. На період лихоманки рекомендовано дотримуватися постільного режиму, а також особистої гігієни. Кімнату, де перебуває хворий, слід регулярно провітрювати. Дезінфекцію приміщення не проводять, оскільки вірус не стійкий у зовнішньому середовищі.







ПРОФІЛАКТИКА ТУБЕРКУЛЬОЗУ
Туберкульоз — це інфекційне захворювання, збудником якого є мікобактерія туберкульозу, котре передається переважно повітряно-крапельним шляхом від хворої людини до здорової. Туберкульоз, у більшості випадків, уражає легені, але захворювання може ушкодити будь-який орган, наприклад: нирки, хребет, мозок, лімфатичні вузли, кишечник, шкірні покриви, статеві органи тощо.
Туберкульозом можна заразитися при вдиханні повітря, в якому є мікобактерія туберкульозу, яку ще називають паличкою Коха, на честь науковця, що відкрив цей збудник у 1882 році. Цей мікроорганізм не схожий на інші мікроби. Його унікальність, насамперед, полягає у тому, що він є стійким до умов навколишнього середовища

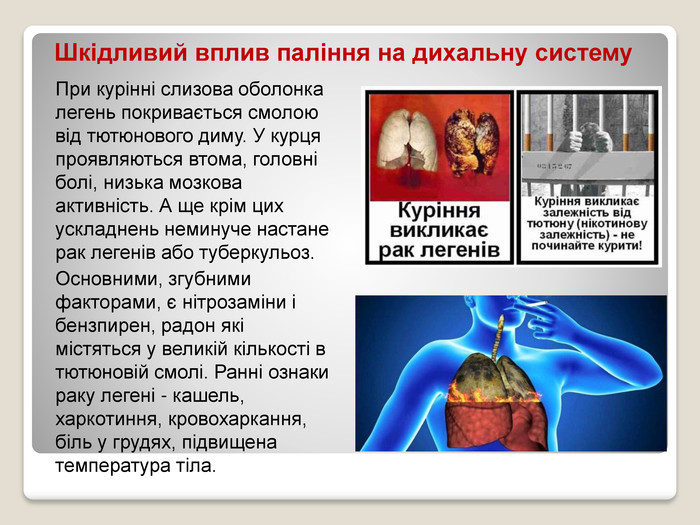

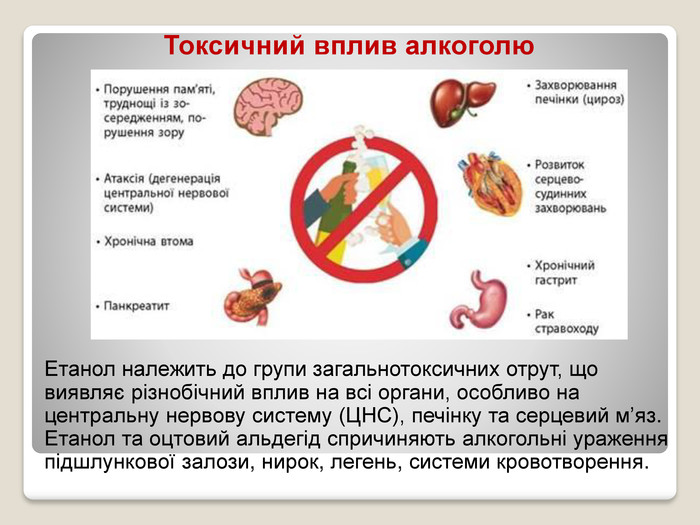
ЗДОРОВИЙ СПОСІБ ЖИТТЯ
Здоровий спосіб життя передбачає дотримання виконання певних правил, що забезпечують гармонійний розвиток, високу працездатність, духовну рівновагу та здоров’я людини. В основі здорового способу життя лежить індивідуальна система поведінки й звичок кожної окремої людини, що забезпечує їй потрібний рівень життєдіяльності й здорове довголіття. Здоровий спосіб життя – це практичні дії, спрямовані на запобігання захворювань, зміцнення всіх систем організм й поліпшення загального самопочуття людини.
Головне – замислитися про наслідки своїх дій. Зрозуміло, що для того, аби бути здоровим, потрібно докласти певних зусиль і не набувати шкідливих звичок. Якщо є із якихось причин вони вже є, то треба ужити всіх заходів, аби їх позбутися.
В основі здорового способу життя лежать такі принципи:
-
раціональне харчування;
-
оптимальний руховий режим;
-
загартування організму;
-
особиста гігієна;
-
відсутність шкідливих звичок;
-
позитивні емоції;
-
інтелектуальний розвиток;
-
моральний і духовний розвиток;
-
формування розвиток вольових якостей.

















Постанова Міністерства охорони здоров’я України
від 25.08.2021 №8 «Про затвердження протиепідемічних заходів у закладах дошкільної освіти на період карантину у зв’язку з поширенням коронавірусної хвороби (COVID-19)»
З метою запобігання поширенню коронавірусної хвороби (COVID-19) у закладах дошкільної освіти (далі – заклади) засновник (засновники) та керівники закладів повинні здійснювати свою діяльність з урахуванням вимог санітарного законодавства та необхідності забезпечення належних протиепідемічних заходів (далі – заходи), спрямованих на запобігання ускладнення епідемічної ситуації внаслідок поширення коронавірусної хвороби (COVID-19).
- Відповідальність за організацію та виконання протиепідемічних заходів покладається на засновника (засновників) та керівника закладу.
- Керівник та медичний працівник закладу, або відповідальна особа, яка пройшла відповідний інструктаж та призначена наказом керівника закладу, забезпечують:
- щоденний контроль за виконанням заходів;
- проведення роз’яснювальної роботи з персоналом щодо індивідуальних заходів профілактики та реагування на виявлення симптомів коронавірусної хвороби (COVID-19) серед персоналу або вихованців;
- інформування праціників з питань вакцинації, профілактики інфекційних та неінфекційемх захворювань та протидії поширенню коронавірусної хвороби (COVID-19);
- розробку алгоритмів дій на випадок надзвичайної ситуації, пов’язаною з реєстрацією випадків захворювання на коронавірусну хворобу (COVID-19) серед вихованців та працівників закладу;
- недопущення до роботи персоналу, визначеного таким, який потребує самоізоляції відповідно до галузевих стандартів у сфері охорони здоров’я;
- проведення інструктажу для працівників щодо запобігання поширенню коронавірусної інфекції (COVID-19), дотримання правил респіраторної гігієни та протиепідемічних заходів.
- Допуск до роботи персоналу закладу здійснюється після проведення термометрії безконтактним термометром та за умови наявності распіратора або захисної маски, що закриває рот та ніс, у тому числі виготовленої самостійно (далі – засіб індивідуального захисту).
Засоби індивідуального захисту можуть не використовуватись під час проведення занять у навчальних приміщеннях та групових осередках. Під час пересування приміщеннями закладу використання засобів індивідуального захисту співробітниками закладу є обов’язковим.
Усі працівники закладу використовують засоби індивідуального захисту в процесі взаємоспілкування поміж собою.
- У разі виявлення працівника закладу з підвищеною температурою тіла понад 37,2 °С або із ознаками гострого респіраторного захворювання, такий співробітник не допускається до роботи з рекомендаціями звернутись за медичною допомогою до сімейного лікаря.
При появі підвищеної температури тіла понад 37,2 °С або ознак гострого респіраторного захворювання вдома, співробітник повідомляє свого безпосереднього керівника та не виходить на роботу, одночасно звертаючись
за медичною допомогою.
-5. Керівник закладу дошкільної освіти забезпечує:
- організацію централізованого збору використаних засобів індивідуального захисту, паперових серветок в окремі контейнери (урни) з кришками та поліетиленовими пакетами, з подальшою утилізацією згідно з укладеними угодами на вивіз твердих побутових відходів;
- проведення навчання працівників щодо одягання, використання, зняття засобів індивідуального захисту, їх утилізації, контроль за виконанням цих вимог;
- необхідні умови для дотриманням працівниками правил особистої гігієни (рукомийники, мило рідке, паперові рушники (або електросушарки для рук), антисептичні засоби для обробки рук тощо);
- обмеження проведення масових заходів (нарад, зборів тощо) в закритих приміщеннях (окрім заходів необхідних для забезпечення функціонування закладів освіти – проведення педагогічних рад тощо);
- вологе прибирання з використанням миючих та дезінфекційних засобів;
- провітрювання приміщень протягом не менше 15 хвилин перед відкриттям та почергове провітрювання кімнат протягом дня за відсутності дітей;
- медичні пункти закладу необхідними засобами та обладнанням (безконтактними термометрами, дезінфекційними, в тому числі антисептичними засобами для обробки рук, засобами особистої гігієни та індивідуального захисту);
- розміщення інформації (плакатів/банерів) про необхідність дотримання респіраторної гігієни та етикету кашлю.
Вимоги щодо організації освітнього процесу
- Температурний скринінг дітей проводять безконтактним термометром при вході (початковий) у заклад.
В разі виявлення ознак гострої респіраторної хвороби та/або температури понад 37,2 °С, за відсутності батьків, діти повинні тимчасово бути ізольовані в спеціально відведеному приміщенні закладу, невідкладно інформуються батьки (інші законні представники) та приймається узгоджене рішення щодо подальшої допомоги дитині.
При ізоляції важливо не допустити тривожних відчуттів у дитини та врахувати її психологічних стан.
Після вилучення дитини з симптомами інфекційної хвороби в приміщенні, де перебувала така дитина, проводиться провітрювання поза графіком та дезінфекція високо контактних поверхонь
- Ранкове приймання дитини до закладу та передачу після закінчення дня, проводить вихователь групи на території закладу, за межами його будівлі.
За несприятливих погодних умов приймання та/або передачу дітей відбувається в приймальних та/або роздягальних групових осередках закладу. За умови перебування в закладі або на його території батьки або особи, які їх замінюють, повинні використовувати засоби індивідуального захисту.
- На вході до закладу організовується місце для обробки рук спиртовмісними антисептиками з концентрацією активно діючої речовини понад 60% для ізопропілових спиртів та понад 70% для етилових спиртів.
Основним заходом гігієни рук в умовах закладу є миття рук з милом. Використання антисептиків доцільне лише в тому випадку, коли відсутній доступ до проточної води з милом. Протирання рук вологими серветками з метою знезараження або як заміна миття рук або антисептичної обробки не рекомендується.
Використання антисептиків повинно відбуватись виключно під контролем працівників закладу. Самостійний доступ дітей до спиртових антисептиків повинен бути обмеженим.
- Всі п заходи, спрямовані на захист дітей (термометрія, навчання обробці рук антисептиком, миття рук, навчання правилам етикету кашлю тощо) проводяться в ігровій формі та за особистим прикладом педагогічних працівників закладу.
- На період карантину забороняється:
- використання м’яких (м’яконабивних) іграшок;
- перебування у вуличному взутті (без змінного) всередині приміщень;
- проведення батьківських зборів (окрім тих, що проводяться дистанційно).
- Проведення культурних, спортивних, розважальних, соціальних, релігійних, рекламних, наукових, освітніх, професійних тематичних та інших заходів здійснюється відповідно до вимог встновлених Кабінетом Міністрів України.
Заборонено запрошення творчо-розважальних колективів та інших осіб які не є співробітниками закладу.
- На період карантину рекомендується:
- розробити адаптивний графік прогулянок та занять з метою недопущення об’єднання/змішування груп;
- проводити додаткові ігри та вправи, які б доносили дітям важливість індивідуальних заходів профілактики та фізичного дистанціювання;
- надавати пріоритет фізичним активностям та іграм , що проводяться на відкритому повітрі;
- переформатувати розміщення в кімнатах для занять таким чином, щоб забезпечити максимально можливе фізичне дистанціювання;
- обмежити заняття та ігри, що передбачають безпосередній фізичний контакт між дітьми та персоналом;
- обмежити заняття та ігри, що потребують використання значної кількості додаткового інвентаря;
- забезпечити процес організації харчування, що дозволяє мінімізувати кількість дітей, які харчуються одночасно, або одночасно перебувають за одним столом.
- Дезінфекція іграшок та обладнання у закладі в період карантину здійснюється відповідно до пункту 21 та 22 розділу VII Санітарного регламенту для дошкільних навчальних закладів, затвердженого наказом Міністерства охорони здоров’я України 24 березня 2016 року №234, зареєстрованого і Міністерстві юстиції України 14 квітня 2016 року за №563/28693. Розрахунок необхідної кількості дезінфекційного засобу здійснюється відповідно до інструкції щодо використання засобу.
- Після кожного зняття засобів індивідуального захисту (захисних масок, одноразових рукавичок) перед одяганням чистих засобів індивідуального захисту, працівник повинен ретельно вимити руки з милом або обробити антисептичним засобом.
- При організації харчування необхідно забезпечити умови для дотримання правил особистої гігієни – рукомийники, мило рідке, паперові рушники (або електросушарки для рук), антисептичні засоби для обробки рук, тощо.
- З працівниками харчоблоку необхідно провести навчання щодо одягання, використання, зняття засобів індивідуального захисту, їх утилізації, забезпечити контроль за виконанням цих вимог.
Вимоги до поводження з використаними
засобами індивідуального захисту
- Керівник закладу організовує централізований збір та утилізацію використаних засобів індивідуального захисту (захисні маски, респіратори, гумові рукавички, захисні щитки), паперових серветок в окремі контейнери/урни (картонні або пластикові), з кришками та поліетиленовими пакетами, наступним чином:
- кількість та об’єм (місткість) контейнерів/урн визначається з розрахунку на кількість відвідувачів закладу, з подальшою утилізацією згідно з укладеними угодами на вивіз твердих побутових відходів;
- контейнери рекомендовано встановлювати біля входу в заклад та в приміщеннях закладу дошкільної освіти у місцях недоступних для дітей;
- поліетиленові пакети з контейнерів, у яких зібрано використані засоби індивідуального захисту (захисні маски, респіратори, гумові рукавички, захисні щитки), необхідно замінювати після заповнення або за графіком, щільно зав’язувати (рекомендується використовувати додатковий пакет для надійності зберігання використаних засобів індивідуального захисту) та наносити маркування («використані засоби індивідуального захисту»);
- щоденно здійснювати дезінфекцію контейнерів, картонні контейнери одноразового використання після використання підлягають утилізації.
Що треба знати про поліомієліт
Поліомієліт неможливо вилікувати, але йому можна запобігти, зробивши щеплення. Найбільш вразливими до поліомієліту є діти до п’яти років, саме тому перше щеплення діти отримують у перші місяці життя. Разом з Центром громадського здоров’я та Дитячим фондом ООН (ЮНІСЕФ) розказуємо про симптоми і можливі ускладнення поліомієліту, а також відповідаємо на поширені питання про щеплення.
ЯК ПЕРЕДАЄТЬСЯ ПОЛІОМІЄЛІТ
Поліомієліт – це гостре інфекційне захворювання. Поліовірус поширюється від людини до людини через фекалії та слину, найчастіше – через брудні руки, заражену їжу та воду.
Захворіти на поліомієліт може кожна невакцинована людина – і дитина, і дорослий. Але найбільш сприйнятливі до вірусу поліомієліту діти у віці до 5 років.
Перебіг хвороби характеризується ураженням ЦНС, виникненням паралічів. Хвороба може призвести до смерті.
СИМПТОМИ І ЛІКУВАННЯ ПОЛІОМІЄЛІТУ
Інкубаційний період після зараження людини поліовірусом може тривати від 4 до 35 днів, після чого може розвинутися поліомієліт. При цьому прояви хвороби можуть бути різними:
- Жодних симптомів — без будь-яких проявів хвороба протікає у понад 70% випадків, що робить її особливо небезпечною для оточуючих.
- Грипоподібні симптоми — лихоманка, головний біль, біль у животі й горлі, нудота і блювання — протягом кількох днів може проявлятися один чи кілька з них. За такої форми хвороби, яка виникає у 25% випадків, вірус розповсюджується найактивніше, залишаючись непомітним через схожість з симптомами грипу.
- Рухові розлади — сильний біль у вражених м’язах і рухові розлади аж до повного паралічу, який може розвинутися за кілька годин. Параліч може вразити ноги, руки, плечі, груди, живіт, обличчя.
Ураження дихальних м’язів часто призводить до смерті. При одужанні після поліомієліту функція вражених хворобою нервів і м’язів не відновлюється.
Дуже рідко симптомом ураження поліовірусом центральної нервової системи також буває менінгіт.
На сьогодні не існує спеціального противірусного лікування поліомієліту.
УСКЛАДНЕННЯ ПОЛІОМІЄЛІТУ
Близько 5% хворих помирають. В основному – через порушення дихання при паралічі дихальної мускулатури.
У одного з 200 хворих розвиваються деформації хребта і кінцівок, що стають причиною інвалідності.
Інші небезпечні ускладнення поліомієліту – пневмонія, міокардит, важкі шлунково кишкові розлади з кровотечею, проривом, виразками, кишкова непрохідність.
ПРОФІЛАКТИКА ПОЛІОМІЄЛІТУ
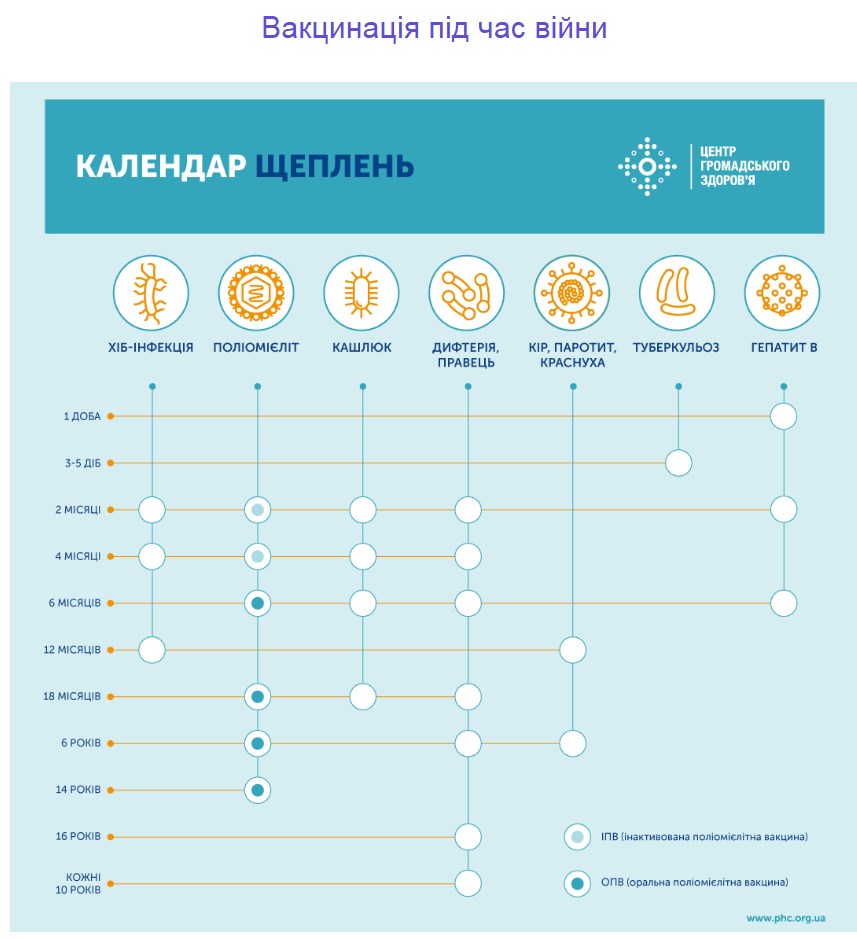
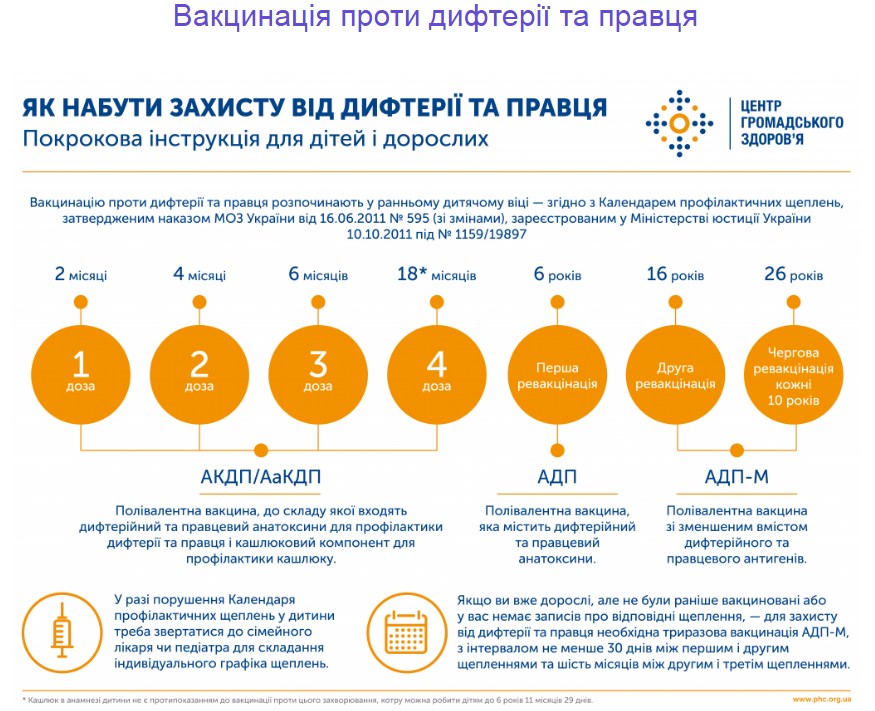
Вакцинація – єдиний надійний спосіб запобігти поліомієліту. Шістьох доз вакцини достатньо, щоби сформувався імунітет до поліомієліту до кінця життя. Згідно з Календарем профілактичних щеплень, оптимальний час для введення вакцин:
- 1 щеплення – 2-й місяць життя дитини (інактивована поліомієлітна вакцина (ІПВ));
- 2 щеплення – 4-й місяць (інактивована поліомієлітна вакцина (ІПВ));
- 3 щеплення – 6-й місяць (оральна поліомієлітна вакцина (ОПВ));
- 4 щеплення – 18-й місяць (оральна поліомієлітна вакцина (ОПВ));
- 5 щеплення – 6 років (оральна поліомієлітна вакцина (ОПВ));
- 6 щеплення – 14 років (оральна поліомієлітна вакцина (ОПВ)).
В Україні є достатньо якісних і ефективних вакцин, закуплених за кошти державного бюджету.
Усі вакцини за Календарем є абсолютно безоплатними для дітей. Навіть якщо дитина пропустила щеплення за Календарем, вона може надолужити його безоплатно. Перевірити залишок вакцин у вашому регіоні можна у цій таблиці.
Якщо у вашому медзакладі немає вакцини, зверніться до головного лікаря медзакладу для з’ясування причини. Якщо головний лікар не може надати необхідну інформацію, зверніться у департамент/управління охорони здоров’я у вашій області: http://moz.gov.ua/regionalni-upravlinnja
ЧИ ПОТРІБНО РОБИТИ ЩЕПЛЕННЯ ДИТИНІ НА ГРУДНОМУ ВИГОДОВУВАННІ
Так. Грудне вигодовування є надзвичайно важливим та корисним для здоров’я маляти, але материнське молоко не захищає дитину від поліомієліту.
ЧИ МОЖНА ВАКЦИНУВАТИ ВІД ПОЛІОМІЄЛІТУ ДІТЕЙ З ХРОНІЧНИМИ ХВОРОБАМИ
Дуже важливо забезпечити вакцинацію дітей з хронічними захворюваннями, оскільки вони більш вразливі до інфекцій.
Справжні протипоказання до щеплення ОПВ — це надзвичайно рідкісне явище. Їх може визначити ваш лікар. Протипоказання на строк більший за два тижні може визначити тільки імунологічна комісія.
ЧОМУ ТАК ВАЖЛИВО, ЩОБ УСІ ДІТИ ПРОЙШЛИ ВАКЦИНАЦІЮ
Якщо достатня кількість людей у країні є вакцинованими (понад 95%), розповсюдження вірусу припиниться. І навпаки, якщо у країні діти залишаються невакцинованими, це може призвести до розповсюдження вірусу та нових випадків захворювання.
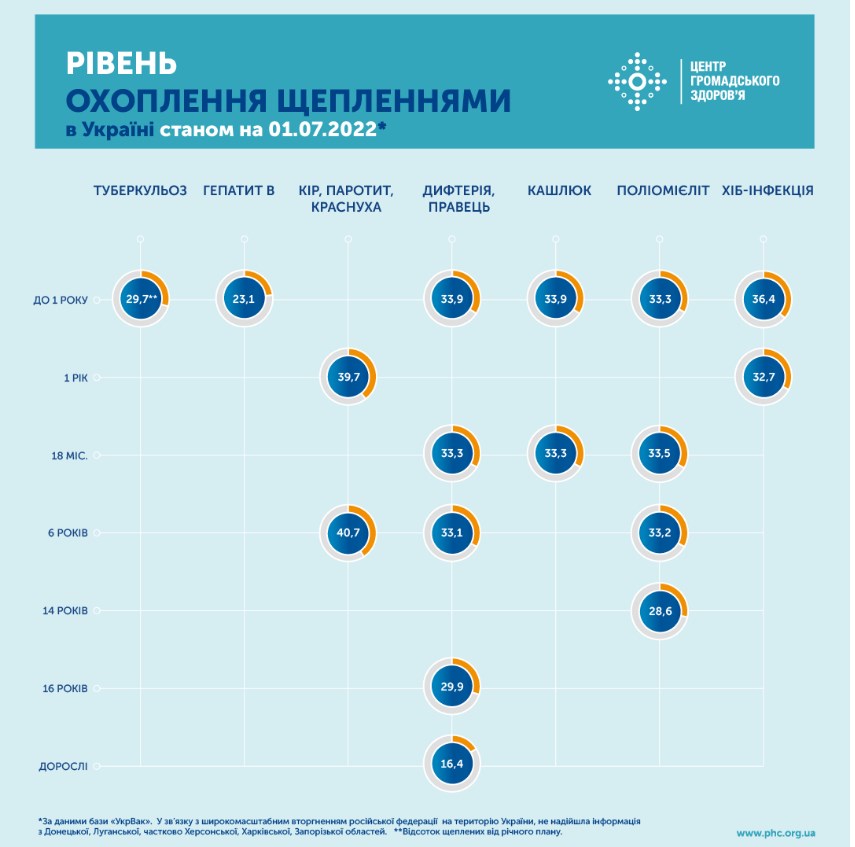
За підсумками 9 місяців цього року рівень охоплення щепленнями проти поліомієліту є достатньо низьким. Якщо такі темпи будуть зберігатись до кінця року, то рівень охоплення щепленнями дітей досягне лише 62% при рекомендованому ВООЗ рівні в 95%.
МОЗ України закликає батьків вчасно вакцинувати дітей від поліомієліту і надолужити пропущені щеплення.
Загальні рекомендації для профілактики коронавірусу:
Часто і ретельно мийте руки водою і милом. Центри з контролю і профілактики захворювань в США радить мити руки протягом не менше 20 секунд.
Якщо немає можливості помити руки з водою і милом, варто використовувати спиртовмісний антисептик для рук – розчин з вмістом спирту 60-80% або з 2% хлоргексидину. Антисептик повинен покривати всю поверхню шкіри рук, обробляти руки треба не менше 30 секунд і особливу увагу приділити нігтям (тут накопичується більше бруду). При першій же можливості помийте руки милом і водою.
Не торкайтеся брудними руками очей, носа або рота.
Уникайте тісного контакту з хворими людьми і натовпом.
Якщо з’явились симптоми гострої респіраторної інфекції, щоб запобігти зараженню інших необхідно:
залишатися вдома, якщо захворіли;
уникати тісного контакту з іншими людьми;
прикривате рот і ніс серветкою під час кашлю та чхання, а після ретельно мите руки;
регулярно провітрювати приміщення і дезінфікувати поверхні;
будьте на зв’язку зі своїм сімейним лікарем;
використовуйте захисну маску обов’язково, якщо захворіли і маєте респіраторні симптоми (кашель, нежить), а також перебуваючи в місцях великого скупчення людей для додаткового захисту.
вона має покривати ніс і рот і щільно прилягати, без відступів по краях;
замінюйте маску, як тільки вона стала вологою;
не чіпайте зовнішню частину маски руками, а якщо доторкнулися, помийте руки з милом або обробіть спиртовмісним антисептиком;
замінюйте маску кожні чотири години і не використовуйте маску повторно.
Детальніше про захисні маски можна подивитись у відеоінструкції з поясненнями.
Особам, які подорожують необхідно:
підтримувати гігієну рук;
уникати відвідування ринків тварин і птахів;
уникати відвідування хворих і натовпу;
звернутися до лікаря у разі появи симптомів – кашлю, лихоманки або труднощі з диханням;
також має важливе значення утримуватись від подорожей до Китаю і інших країн, де зафіксовані випадки захварювання коронавірусом.
Профілактика гострих кишкових інфекцій
та харчових отруєнь.
Гострі кишкові інфекції – це група захворювань, що протікають з ознаками інтоксикації і ураження шлунково-кишкового тракту. Збудниками кишкових інфекцій є окремі групи бактерій (шигели, сальмонели та інші), умовно-патогенні мікроби (стафілококи, протей), віруси (ротавіруси, ентеровіруси і т.д.), гельмінти (лямблії, амеби). Час від зараження людини до перших клінічних проявів захворювання триває від кількох годин до 2—3 діб.
Гострі кишкові інфекції виникають внаслідок вживання заражених продуктів або води, які проникають в організм людини через брудні руки, продукти харчування. При цьому наявність збудників та процес їх розмноження в продуктах харчування не впливає на смакові якості продукту.
Найчастіше факторами передачі кишкової інфекції стають готові страви, молоко і молочні продукти, кондитерські вироби, які готуються “із запасом”, що призводить до накопичення у продуктах збудників інфекційних захворювань.
Джерелом інфекції при всіх цих захворюваннях є хвора людина та носій інфекції. Збудники кишкових інфекцій живуть і розмножуються в кишківнику хворого і виділяються у зовнішнє середовище з випорожненнями і сечею. Характерною загальною рисою цих інфекцій є наявність бактеріоносійства, тобто здатність збудника жити і розмножуватись в кишківнику людини, не викликаючи ознак захворювання. Бактеріоносії мають велике значення в розповсюдженні інфекційних хвороб, оскільки вони здатні виділяти збудника у великій кількості, при цьому виявити їх можливо лише при бактеріологічному обстеженні. Тварини також часто є переносниками патогенних мікроорганізмів, які викликають інфекційні захворювання та харчові отруєння.
Харчові отруєння – це захворювання людини, що передаються переважно через їжу. Основною причиною їх виникнення є вживання в їжу продуктів, що володіють шкідливою дією, чи в результаті розвитку в них шкідливих мікроорганізмів, чи внаслідок вмісту різних токсичних речовин.
Харчові отруєння поділяються на три групи: мікробного походження (токсикоінфекції), немікробного (отруєння продуктами з вмістом отруйних хімічних сполук(гриби і ягоди, окремі лікарські рослини, хімічні токсини), з невстановленими причинами.
Одним із найбільш поширених джерел харчових отруєнь можуть бути продукти, заражені мікробами, що виділяють дуже сильні токсини (отрути білкового походження). Це, в першу чергу, Clostridium botulinum — збудник ботулізму. Досить часті випадки харчових отруєнь спричинені токсинами деяких видів стафілокока. Ці бактерії активно розмножуються при звичайній кімнатній температурі на різноманітних харчових продуктах, що не підлягають перед їх споживанням термічній обробці (тістечка з кремом, молочні продукти, паштети, вінегрети). Джерелом зараження таких продуктів можуть бути хворі, що страждають стафілококовими захворюваннями.
Необхідно відзначити, що харчові отруєння найчастіше виникають раптово, нерідко захоплюючи значний контингент осіб, і, як правило, досить швидко загасають. Разом з тим вони можуть зосереджуватися в мікрорайоні обслуговування визначеного харчового підприємства.
При гострих кишкових інфекційних захворюваннях та харчових отруєннях ефективність профілактичних заходів залежить від рівня гігієнічних знань населення та дотримання ряду гігієнічних правил:
Не вживати продуктів і напоїв при найменшій підозрі щодо їх недоброякісності та недотримання термінів споживання; не вживати «самоквасу», приготовленого з сирого молока. Зберігати продукти харчування тільки у спосіб, зазначений на упаковці та у встановлений термін;
Зберігати їжу захищеною від комах, гризунів та інших тварин. Для надійного захисту продуктів зберігайте їх у щільно закритих банках (контейнерах);
Не купувати продукти харчування на стихійних ринках або з рук у приватних осіб. Купуючи будь-які харчові продукти у торговельній мережі, споживач має право вимагати у продавця документи, що підтверджують якість та безпеку продукції;
Не вживати незнайомі гриби, ягоди, трави та інші рослини. При харчуванні у непристосованих умовах (ліс, пляж тощо) виключати контакт продуктів з ґрунтом та піском;
Не готувати продукти із «запасом»; приготовлені страви бажано вживати відразу, а у разі повторного споживання, вони мають проходити вторинну термічну обробку; зберігання виготовленої страви без холоду не повинно перевищувати 2-х годин. Не зберігайте їжу та продукти довго, навіть у холодильнику;
Не брати в дорогу продукти, що швидко псуються (ковбасні, молочні, кулінарні, кондитерські вироби або інші продукти, які потребують охолодженого зберігання);
При готуванні багатокомпонентних страв дотримуватись вимог щодо технології обробки кожного компоненту(паштети, м’ясні салати тощо); при споживанні овочів, фруктів та ягід їх необхідно добре промити питною водою, а при споживанні дітьми – обдати окропом;
Не використовувати для пиття, приготування їжі та миття посуду воду з незнайомих джерел водопостачання (ріки, озера, підземні джерела, поверхневі водойми тощо);
Для пиття і приготування їжі використовувати воду тільки з централізованих джерел водопостачання або питну бутильовану; при неорганізованому відпочинку (туристичні мандрівки, туризм тощо) для миття посуду і рук вода має бути профільтрована і проварена; для пиття та приготування їжі необхідно мати з собою запас питної води;
Перед приготуванням їжі та перед її вживанням завжди мити руки з милом; дотримуватись правил особистої гігієни, ретельно мити руки милом після користування громадським транспортом, після відвідування туалету;
При відпочинку з дітьми батьки повинні ознайомити дітей з правилами харчування та правилами дотримання особистої гігієни; дорослим необхідно ретельно слідкувати за тим, щоб діти не споживали незнайомі ягоди та продукти;
Для купання та відпочинку слід користуватися лише офіційно дозволеними пляжами. При купанні у водоймах і басейнах не слід допускати попадання води в рот.
Виконання цих нескладних правил та порад допоможе уникнути захворювання гострої кишкової інфекції і зберегти Ваше здоров’я та здоров’я Ваших близьких!
Але, якщо раптом у Вас виникли симптоми гострої кишкової інфекції (ГКІ), чи харчового отруєння необхідно негайно звернутися за медичною допомогою!
Будьте завжди здорові!
ПАМ’ЯТКА
«ОТРУЙНІ ЯГОДИ ТА РОСЛИНИ»
Природа в своєму арсеналом має як лікарські, так і отруйні рослини та ягоди. Більшість з них не відомі городянам, та й сучасні сільські мешканці не завжди на них розуміються. Тому батькам треба дуже добре знати, як виглядає та чи інша отруйна рослина (ягода), щоб мати уяву, яку допомогу треба надати дитині, що отруїлася. Познайомтеся самі та познайомте дітей із зовнішнім виглядом наступних рослин (ягід).
Блекота чорна (інша назва — беладона, дурман звичайний). Росте здебільшого на пустирях. Дрібне насіння знаходиться в коробочках і нагадує макове. Отруйними є насіння, листя і коріння. При отруєнні спостерігається розширення зіниць, змінюється серцебиття. У важких випадках можуть виникати галюцинації, порушення дихання.
Аконіт джунгарський. Входить до спиртової настойки, яку використовують при лікуванні радикуліту. Отруїтися можна, помилково вживши ліки всередину. При отруєнні відчувається жар, слинотеча, оніміння різних частин тіла. У важких випадках – судоми, порушення слуху, зору, зупинка дихання. Смерть може настати від серцевої недостатності!
Чемериця. Отруйні всі частини рослини. При отруєнні чемерицею
спостерігається пригніченість нервової системи, блювота, діарея, втрата свідомості.
Конвалія. Отрута знаходиться в ягодах, стеблі та листках.
Вороняче око. Від стебла росте кілька листків, а всередині розміщена блискуча чорна ягода. Отруйні всі частини рослини, а ягода найбільш небезпечна.
Паслін. Отруйні всі частини рослини.
Вовчоягідник. Росте в підліску. Невеличкий кущ з рожево-бузкового кольору квітками. На кінець літа вистигають яскраво-червоні ягоди, які надзвичайно отруйні! Сік із пагонів цієї рослини може викликати опік.
Болиголов плямистий. Має синювате голчасте стебло, вкрите темно-червоними плямами. Отруйне стебло, насіння і листя. Легка форма отруєння – блювота, діарея. Важка форма — параліч м’язів. Може наступити смерть через параліч м’язів грудної клітини!
Папороть. Отруйне кореневище рослини.
Перша допомога при отруєнні рослинами та ягодами:
негайно викличте лікаря;
терміново промийте потерпілому шлунок;
допоможіть викликати блювоту;
при отруєнні аконітом і болиголовом промийте шлунок блідо-рожевим розчином марганцевокислого калію;
залийте та змішайте з невеликою кількістю води 20—30 пігулок активованого вугілля та дайте випити потерпілому; через 2-3 години (за умови домашнього
лікування) повторно мийте шлунок; при наявності судом в рот потерпілого вставити держак обгорнений тканиною, щоб запобігти порушенню дихання.
ПАМ’ЯТКА
«ОТРУЄННЯ ЛІКАМИ ТА ЛІКАРСЬКИМИ ЗАСОБАМИ»
Діти з великою цікавістю ставляться до ліків та лікарських засобів:по-перше, вони вважають їх корисними, бо вони допомагають їм видужувати; по-друге зараз сучасні препарати часто виготовляють у привабливій формі і приємними на смак (деякі нагадують за смаком та ароматом цукерки). Тому й потрібно тримати аптечку далі від поля зору та досяжності дитини. Якщо ж біда сталася, то перша допомога повинна бути надана якісно і вчасно. Слід зауважити, що ліки — це також до деякої міри хімічні речовини. А тому й на них розповсюджується градація першої допомоги.
Якщо дитина проковтнула кілька пігулок аспірину, антибіотиків, засобів від кашлю та головного болю, а також снодійний препарат, необхідно виконати наступні заходи:
— відпоїти водою, чаєм чи соками;
— викликати блювоту;
— дати кілька розтовчених та змішаних з водою пігулок активованого вугілля.
При потраплянні в організм дитини вітамінних препаратів можна обмежитись відпоюванням та викликом блювання, а валеріани — тільки прийомом великої кількості рідини.
Якщо дитина отруїлася нашатирем чи йодом, необхідно її відпоювати, але не доводити до блювання, бо при повторному проході цих субстанцій через стравохід можуть виникнути опіки слизової оболонки.
Після надання першої допомоги дитину необхідно відтранспортувати до лікарні. У деяких випадках при умові нормального самопочуття і отримання професійної консультації госпіталізація необов’язкова.
